Diagnóstico periapical em Endodontia: como interpretar percussão, palpação, radiografia e lesão apical
- Prof. Dr. Marco Aurélio Gagliardi Borges

- há 3 dias
- 14 min de leitura
Atualizado: há 2 dias
Há um ponto que a graduação nem sempre deixa suficientemente claro: identificar a condição da polpa é apenas metade do diagnóstico endodôntico.
O diagnóstico endodôntico completo precisa responder duas perguntas:
A primeira: o que está acontecendo com a polpa?
A segunda: como os tecidos ao redor do ápice estão respondendo?
O diagnóstico periapical em Endodontia é a etapa que avalia a condição dos tecidos ao redor do ápice radicular e sua resposta à inflamação ou infecção de origem pulpar.
Essa distinção importa mais do que parece. Um dente pode apresentar necrose pulpar e o paciente relatar pouco ou nenhum desconforto. Outro pode responder intensamente à percussão sem que a origem do problema seja necessariamente endodôntica.
A American Association of Endodontists descreve o diagnóstico endodôntico como uma combinação entre diagnóstico pulpar e diagnóstico apical/periapical, pois essas duas dimensões orientam a conduta, o prognóstico e o grau de urgência clínica. A diretriz S3 da European Society of Endodontology também reforça que o manejo das doenças pulpares e apicais deve partir de um diagnóstico criterioso, integrando sinais, sintomas, exame clínico e imagem.
Dizer que o dente está “necrosado” ou “inflamado” não é suficiente. Isso descreve a polpa, mas não descreve necessariamente o periápice.
É preciso saber se os tecidos apicais estão normais, inflamados, sintomáticos, assintomáticos, supurando, cronificados, com alteração óssea — ou se a imagem observada nem sequer tem origem endodôntica.
Resumo em 5 pontos
Diagnóstico endodôntico completo = diagnóstico pulpar + diagnóstico periapical.
A percussão não avalia vitalidade pulpar. Ela indica sensibilização periodontal ou periapical.
A palpação positiva não significa abscesso. Ela precisa ser interpretada junto com edema, flutuação, drenagem, dor e sinais sistêmicos.
Radiolucidez apical não é diagnóstico. É um achado de imagem que precisa ser correlacionado com testes pulpares, exame periodontal e história clínica.
Nenhum achado isolado fecha diagnóstico. O diagnóstico nasce da convergência entre história clínica, testes, exame periodontal e imagem.
Resposta rápida
O diagnóstico periapical em Endodontia é feito pela integração entre história clínica, testes pulpares, percussão, palpação, exame periodontal e radiografia periapical.
Ele permite classificar os tecidos apicais como normais, com periodontite apical sintomática ou assintomática, abscesso apical agudo ou crônico, ou osteíte condensante.
Nenhum achado isolado — como dor à percussão, palpação positiva ou radiolucidez apical — deve ser usado sozinho para fechar o diagnóstico.
Diagnóstico endodôntico completo
O diagnóstico endodôntico deve registrar duas dimensões biológicas diferentes:
Camada diagnóstica | Pergunta clínica | Exemplo |
Diagnóstico pulpar | O que está acontecendo com a polpa? | Necrose pulpar |
Diagnóstico periapical | Como os tecidos ao redor do ápice estão respondendo? | Periodontite apical sintomática |
Portanto, o diagnóstico deve ser escrito de forma combinada:
Necrose pulpar + periodontite apical sintomática.
Tratamento endodôntico prévio + periodontite apical assintomática.
Pulpite irreversível sintomática + tecidos apicais normais.
São estruturas biológicas diferentes. Por isso, precisam ser avaliadas separadamente.
Achados clínicos no diagnóstico periapical: o que sugerem e o que não provam
Achado | Interpretação inicial | Cuidado clínico |
Dor à percussão | Sensibilização periodontal/periapical | Não confirma necrose |
Palpação positiva | Inflamação nos tecidos apicais | Não confirma abscesso |
Radiolucidez apical | Alteração óssea | Nem sempre é endodôntica |
Fístula | Drenagem crônica | Precisa ser rastreada |
Radiografia normal | Ausência de alteração visível | Não exclui inflamação inicial |
Por que o diagnóstico periapical muda a conduta?
O periápice é uma das principais regiões onde a doença endodôntica se manifesta quando a inflamação ou infecção ultrapassa os limites do sistema de canais radiculares.
Essa resposta pode ser discreta, como uma leve sensibilidade ao morder, ou pode evoluir para dor intensa, edema, disseminação infecciosa e comprometimento sistêmico.
Na prática, o diagnóstico periapical influencia decisões concretas:
há necessidade de drenagem?
a medicação intracanal está indicada?
há indicação de antibiótico?
a tomografia mudaria a conduta?
o problema é endodôntico, periodontal, traumático ou pode estar relacionado a trinca, sinusite ou dor referida?
Muitos erros acontecem justamente nesse ponto. O profissional observa dor à percussão ou uma imagem radiolúcida no ápice e conclui rapidamente: “é endodôntico”.
Mas o raciocínio precisa ser mais cuidadoso do que isso.

Diagnóstico pulpar + diagnóstico periapical: sempre os dois
Todo prontuário endodôntico deveria registrar duas informações complementares:
Diagnóstico endodôntico completo = diagnóstico pulpar + diagnóstico periapical.
O diagnóstico pulpar avalia a condição da polpa. O diagnóstico periapical avalia como os tecidos ao redor do ápice estão respondendo.
Diagnóstico pulpar
O diagnóstico pulpar pode incluir:
polpa normal;
pulpite reversível;
pulpite irreversível sintomática;
pulpite irreversível assintomática;
necrose pulpar;
tratamento endodôntico prévio;
terapia previamente iniciada.
Diagnóstico periapical
O diagnóstico periapical pode incluir:
tecidos apicais normais;
periodontite apical sintomática;
periodontite apical assintomática;
abscesso apical agudo;
abscesso apical crônico;
osteíte condensante.
Na prática, o diagnóstico deve ser escrito assim:
Necrose pulpar + periodontite apical sintomática.
Tratamento endodôntico prévio + periodontite apical assintomática.
Pulpite irreversível sintomática + tecidos apicais normais.
São estruturas biológicas diferentes. Por isso, precisam ser avaliadas separadamente.
Em 2025, materiais conjuntos AAE/ESE passaram a propor e discutir atualizações terminológicas para os diagnósticos pulpares e periapicais, reforçando a necessidade de classificar separadamente a condição pulpar e a condição periapical. Como ainda há processo de refinamento terminológico, a nomenclatura clássica da AAE continua útil na prática clínica e no ensino, especialmente para registro diagnóstico e comunicação entre profissionais.

O que a percussão realmente diz?
A percussão é um dos testes mais mal interpretados da clínica endodôntica.
Ela não avalia vitalidade pulpar. A percussão avalia principalmente como o ligamento periodontal e os tecidos perirradiculares respondem a um estímulo mecânico.
Quando o paciente sente dor à percussão, isso indica que existe algum grau de inflamação ou sensibilização nos tecidos de suporte ao redor da raiz. Mas isso, sozinho, não define o estado biológico da polpa.
Dor à percussão não é teste de vitalidade. Ela indica sensibilização dos tecidos periodontais ou periapicais, não necessariamente necrose pulpar..
A dor à percussão pode aparecer em:
periodontite apical sintomática de origem endodôntica;
abscesso apical agudo;
trauma oclusal;
doença periodontal;
trinca dentária;
fratura radicular;
movimentação ortodôntica recente;
sinusite maxilar, especialmente em molares superiores;
dor referida;
trauma recente.
Por isso, a percussão precisa ser interpretada junto com testes pulpares, exame periodontal, radiografia, palpação, análise oclusal e história clínica.
Nenhum teste fecha diagnóstico sozinho.
Como realizar a percussão corretamente?
Não se faz percussão para “provocar dor”. O objetivo é comparar respostas.
A sequência clínica deve ser cuidadosa:
Comece pelos dentes controle, aparentemente saudáveis.
Explique ao paciente que ele deve comparar as sensações entre os dentes.
Use o cabo do espelho com toque leve no início.
Compare dentes vizinhos e contralaterais.
Faça percussão vertical e, quando necessário, horizontal.
Classifique a resposta como ausente, leve, moderada ou intensa.
Pergunte se aquela dor reproduz a queixa principal.
Esse último ponto é decisivo.
Um teste positivo só tem valor real quando ajuda a explicar por que o paciente procurou atendimento.
Percussão vertical ou horizontal: existe diferença?
A percussão vertical tende a sugerir inflamação periapical, especialmente quando a dor segue o longo eixo do dente.
Ela pode aparecer em:
periodontite apical sintomática;
abscesso apical agudo;
trauma oclusal;
restaurações altas;
sobreinstrumentação;
dentes com sobrecarga mastigatória.
A percussão horizontal pode levantar maior suspeita de comprometimento periodontal, trauma lateral, fratura ou sensibilidade perirradicular difusa.
Ela pode aparecer em:
doença periodontal;
lesões endo-periodontais;
fraturas;
trauma lateral;
inflamação periodontal marginal.
Mas atenção: essa diferença ajuda o raciocínio, mas não fecha diagnóstico.
E a palpação, o que acrescenta?
Enquanto a percussão estimula o dente, a palpação investiga os tecidos.
A palpação apical é realizada pela compressão digital da mucosa vestibular — ou lingual/palatina — sobre a região correspondente ao ápice radicular.
Ela pode revelar:
dor localizada;
aumento de volume;
edema;
flutuação;
endurecimento;
expansão cortical;
presença de fístula;
sinais compatíveis com disseminação infecciosa.
Em casos de periodontite apical sintomática ou abscesso apical, a palpação pode estar positiva. Porém, palpação positiva não é sinônimo de abscesso.
Para pensar em abscesso, é preciso avaliar mais do que dor à palpação.
É necessário investigar:
edema localizado;
flutuação;
drenagem espontânea;
fístula;
dor intensa;
assimetria facial;
febre;
linfadenopatia;
trismo;
celulite.
O abscesso apical agudo é uma condição infecciosa que exige intervenção clínica. Sempre que possível, a prioridade é controlar a causa endodôntica e estabelecer drenagem quando houver indicação. A medicação pode ter papel complementar, mas não substitui o controle da causa infecciosa.
A radiografia periapical: essencial, mas limitada
A radiografia periapical continua sendo indispensável no diagnóstico endodôntico.
Ela pode mostrar:
cárie profunda;
restaurações extensas;
tratamento endodôntico prévio;
rarefação óssea;
espessamento do ligamento periodontal;
perda de lâmina dura;
reabsorções;
qualidade da obturação;
anatomia radicular;
fraturas em alguns casos;
lesões apicais.
Mas a radiografia não mostra tudo.
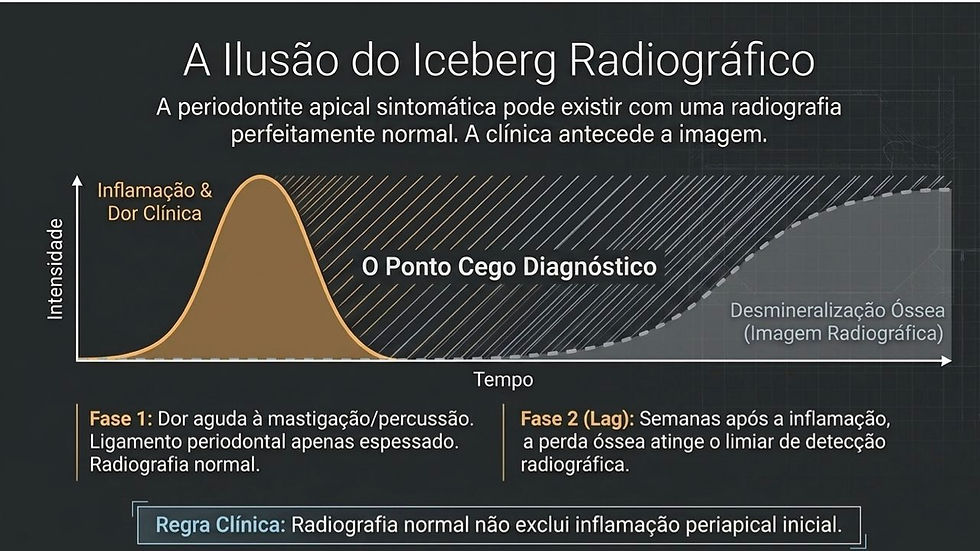
A periodontite apical sintomática pode existir com radiografia aparentemente normal. A inflamação começa nos tecidos periapicais e só mais tarde pode produzir alteração óssea visível.
A AAE descreve que a periodontite apical sintomática pode estar associada à dor à percussão e/ou palpação, podendo apresentar desde ausência de alteração radiográfica até espessamento do ligamento periodontal ou radiolucidez apical.
Radiografia normal não exclui inflamação periapical inicial. A clínica pode anteceder a imagem.
Radiolucidez apical significa lesão endodôntica?
Nem sempre.
Antes de concluir que uma radiolucidez apical é de origem endodôntica, o clínico precisa perguntar:
O dente responde aos testes pulpares?
Existe bolsa periodontal profunda e isolada?
Há histórico de trauma?
A lesão está realmente centrada no ápice?
Existe fístula?
O trajeto da fístula foi rastreado?
A imagem pode corresponder a uma estrutura anatômica normal?
Há sinais de reabsorção, fratura ou perfuração?
Uma lesão periapical de origem endodôntica costuma estar relacionada à necrose pulpar, infecção do sistema de canais ou falha de tratamento endodôntico prévio.
Mas o diagnóstico não pode partir apenas da imagem.
Radiolucidez apical não é diagnóstico.É um achado de imagem que precisa ser interpretado junto com testes pulpares, exame periodontal e história clínica.
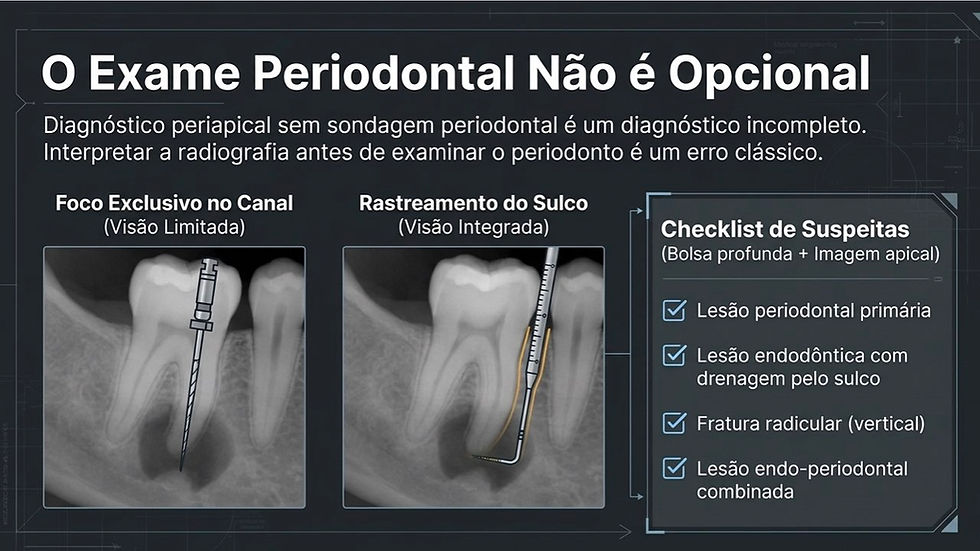
O exame periodontal não é opcional
Antes de atribuir uma lesão ao canal radicular, é indispensável sondar o dente.
Bolsa periodontal profunda e isolada, defeito vertical, mobilidade aumentada, envolvimento de furca ou perda óssea localizada podem mudar completamente a interpretação do caso.
Uma radiolucidez lateral ou apical associada a bolsa profunda pode representar:
lesão periodontal primária;
lesão endodôntica com drenagem periodontal;
fratura radicular;
lesão endo-periodontal combinada;
defeito ósseo não relacionado ao canal.
Por isso, diagnóstico periapical sem sondagem periodontal é diagnóstico incompleto.
Esse é um dos grandes pontos cegos da clínica: interpretar a radiografia antes de examinar o periodonto.
Como interpretar uma lesão apical na prática?
“Lesão apical” é um termo genérico.
Para que esse achado oriente uma conduta, ele precisa ser qualificado.
A lesão tem sintoma?
Uma radiolucidez sem dor sugere periodontite apical assintomática.
Já uma lesão associada a dor à mastigação, percussão ou palpação pode indicar periodontite apical sintomática ou abscesso em desenvolvimento.
Como está a polpa?
A polpa está normal, inflamada, necrosada ou o dente já foi tratado endodonticamente?
Essa resposta muda completamente a interpretação.
Radiolucidez em dente vital exige muito mais cautela antes de qualquer decisão endodôntica.
Qual é a extensão?
A alteração está restrita ao ápice? Envolve furca? Está próxima ao seio maxilar? Parece ligada a uma bolsa periodontal? Tem padrão lateral? Há expansão cortical?
Está evoluindo?
Existe radiografia anterior para comparar?
A lesão cresceu, regrediu ou permanece estável?
A imagem explica a queixa?
A imagem e os testes reproduzem aquilo que o paciente está sentindo?
Se a resposta for não, a investigação ainda não terminou.
Classificação prática dos diagnósticos periapicais
Diagnóstico periapical | Dor | Radiografia | Achado clínico-chave |
Tecidos apicais normais | Ausente | Normal | Sem dor à percussão ou palpação |
Periodontite apical sintomática | Presente | Normal ou alterada | Dor ao morder, mastigar ou percutir |
Periodontite apical assintomática | Ausente | Radiolucidez periapical | Lesão sem sintomas |
Abscesso apical agudo | Presente | Variável | Edema, dor, possível disseminação |
Abscesso apical crônico | Geralmente ausente ou leve | Radiolucidez frequente | Fístula ou drenagem |
Osteíte condensante | Ausente ou discreta | Radiopacidade apical | Resposta óssea crônica |
A terminologia clássica da AAE utiliza categorias como tecidos apicais normais, periodontite apical sintomática, periodontite apical assintomática, abscesso apical agudo, abscesso apical crônico e osteíte condensante. Em 2025, materiais conjuntos AAE/ESE passaram a propor e discutir atualizações terminológicas para os diagnósticos pulpares e periapicais, reforçando a necessidade de classificar separadamente a condição pulpar e a condição periapical. Como ainda há processo de refinamento terminológico, a nomenclatura clássica da AAE continua útil na prática clínica e no ensino, especialmente para registro diagnóstico e comunicação entre profissionais.
Periodontite apical sintomática
A periodontite apical sintomática é uma inflamação dolorosa dos tecidos periapicais.
O paciente geralmente sente dor ao morder, mastigar ou tocar o dente. A percussão costuma ser positiva.
Pode ocorrer em dentes com:
pulpite irreversível;
necrose pulpar;
tratamento endodôntico prévio com falha;
trauma oclusal;
restauração alta;
sobreinstrumentação;
extrusão de material;
irritação periapical.
Um ponto que confunde muitos clínicos: a dor à percussão não exige uma grande lesão radiográfica.
Nos estágios iniciais, a radiografia pode estar normal ou mostrar apenas discreto espessamento do ligamento periodontal.
Exemplo clínico
Paciente com dor ao mastigar no primeiro molar inferior. O dente apresenta resposta negativa ao frio, dor intensa à percussão vertical e discreto espessamento do ligamento periodontal.
Diagnóstico: necrose pulpar + periodontite apical sintomática.
Periodontite apical assintomática
A periodontite apical assintomática geralmente é descoberta por meio da radiografia.
O paciente não relata dor, mas a lesão existe.
Esse ponto é importante: ausência de dor não significa ausência de doença.
Muitas lesões periapicais crônicas são completamente silenciosas.
Exemplo clínico
Paciente sem queixa. Incisivo superior com histórico de trauma antigo, resposta negativa aos testes pulpares e radiolucidez periapical.
Diagnóstico: necrose pulpar + periodontite apical assintomática.
Abscesso apical agudo
O abscesso apical agudo representa uma condição infecciosa de maior urgência.
Pode apresentar:
dor espontânea;
dor à percussão;
dor à palpação;
edema;
flutuação;
sensação de dente extruído.
Nos casos mais graves, podem ocorrer:
febre;
mal-estar;
linfadenopatia;
trismo;
celulite;
disfagia;
dificuldade respiratória;
edema de rápida progressão.
Nesses casos, a medicação isolada não resolve a causa. A prioridade é controlar a origem da infecção, estabelecer drenagem quando indicada, realizar o tratamento endodôntico necessário e avaliar risco sistêmico.
Abscesso apical crônico
O abscesso apical crônico geralmente apresenta fístula.
O paciente costuma ter pouca ou nenhuma dor. Muitas vezes relata uma “bolinha na gengiva” que aparece e desaparece.
O erro clássico é observar a fístula sem rastrear sua origem.
O ponto de drenagem na mucosa nem sempre está exatamente sobre o dente causador. Por isso, o trajeto sinusal deve ser rastreado com cone de guta-percha e radiografia.
Exemplo clínico
Paciente relata “bolinha na gengiva” recorrente, sem dor significativa. O rastreamento com cone de guta-percha aponta para o ápice de um pré-molar com tratamento endodôntico insatisfatório.
Diagnóstico: tratamento endodôntico prévio + abscesso apical crônico.

Osteíte condensante
A osteíte condensante é diferente das lesões radiolúcidas clássicas.
Aqui há aumento de densidade óssea, e não rarefação.
Ela representa uma resposta óssea a um estímulo inflamatório crônico de baixa intensidade. Radiograficamente, aparece como uma área radiopaca próxima ao ápice.
Pode ser assintomática ou produzir sintomas discretos.
O ponto central é: não se trata a radiopacidade isolada. Trata-se o dente quando a origem pulpar ou endodôntica justificar a intervenção.

Quando a tomografia entra em cena?
A radiografia periapical é o ponto de partida, mas é uma imagem bidimensional.
Ela pode mascarar lesões iniciais, sobrepor estruturas anatômicas e dificultar a avaliação de raízes múltiplas, reabsorções, fraturas e relação com estruturas nobres.
A tomografia computadorizada de feixe cônico pode ser indicada quando:
há sintomas persistentes sem alteração radiográfica clara;
existe suspeita de fratura radicular;
há suspeita de reabsorção;
o retratamento é complexo;
a lesão está próxima ao seio maxilar;
a anatomia radicular é incomum;
há dúvida entre origem endodôntica e periodontal;
a radiografia não explica os sinais clínicos.
Mas a tomografia não deve ser solicitada de rotina.
A CBCT não deve ser solicitada para satisfazer curiosidade diagnóstica.Ela deve responder uma pergunta clínica que a radiografia periapical não conseguiu resolver.
A solicitação deve ocorrer quando houver real possibilidade de mudar diagnóstico, planejamento ou conduta.
Os erros mais comuns no diagnóstico periapical
“Dor à percussão significa necrose pulpar”
Não.
Dor à percussão indica sensibilização periapical ou periodontal. O dente pode estar vital e dolorido por trauma oclusal, trinca, inflamação periodontal ou outra causa.
“Radiolucidez apical significa lesão endodôntica”
Não necessariamente.
A imagem precisa ser correlacionada com teste pulpar, exame periodontal, histórico clínico e localização anatômica.
“Palpação positiva significa abscesso”
Não.
A palpação positiva pode indicar inflamação periapical. Abscesso exige outros sinais, como edema, flutuação, drenagem, dor intensa ou sinais sistêmicos.
Não rastrear a fístula
Sem rastreamento, há risco real de tratar o dente errado.
Confiar apenas na radiografia
A radiografia pode estar normal em fases iniciais da periodontite apical sintomática. Clínica e imagem precisam ser interpretadas juntas.
Ignorar a doença periodontal
Bolsas profundas, mobilidade, defeitos ósseos e envolvimento de furca podem simular ou coexistir com problemas endodônticos.
Não reproduzir a queixa principal
Se nenhum teste explica a dor do paciente, o diagnóstico ainda não está pronto.

Checklist para fechar o diagnóstico periapical
Antes de escrever o diagnóstico no prontuário, responda:
O dente responde aos testes pulpares?
A resposta é compatível com vitalidade, inflamação ou necrose?
Há dor à percussão vertical?
Há dor à percussão horizontal?
Há dor à palpação apical?
Há edema, flutuação ou fístula?
A fístula foi rastreada?
Existe bolsa periodontal isolada?
A radiografia mostra rarefação, espessamento do ligamento periodontal ou perda de lâmina dura?
A imagem e os testes reproduzem a queixa principal?
Há sinais sistêmicos?
A tomografia mudaria a conduta?
Se muitas respostas ficarem em aberto, o diagnóstico mais honesto pode ser:
Diagnóstico inconclusivo — investigação complementar necessária.
Isso é muito mais seguro do que tratar sem evidência suficiente.
Como registrar no prontuário
Exemplo 1
Diagnóstico pulpar: necrose pulpar.
Diagnóstico periapical: periodontite apical sintomática.
Justificativa: ausência de resposta ao frio e ao EPT, dor à percussão vertical, dor à mastigação e espessamento do ligamento periodontal.
Exemplo 2
Diagnóstico pulpar: tratamento endodôntico prévio.
Diagnóstico periapical: periodontite apical assintomática.
Justificativa: ausência de sintomatologia, radiolucidez periapical persistente e obturação endodôntica insatisfatória.
Exemplo 3
Diagnóstico pulpar: necrose pulpar.
Diagnóstico periapical: abscesso apical crônico.
Justificativa: fístula rastreada até o ápice do dente, radiolucidez periapical e ausência de resposta aos testes pulpares.
Exemplo 4
Diagnóstico pulpar: pulpite irreversível sintomática.
Diagnóstico periapical: tecidos apicais normais.
Justificativa: dor espontânea e prolongada ao frio, sem dor à percussão ou palpação, e sem alteração periapical radiográfica.
Comentário clínico EndoToday
Diagnóstico periapical não é interpretar uma radiografia. É correlacionar sinais, sintomas, testes pulpares, exame periodontal e imagem para entender como os tecidos ao redor do ápice estão respondendo.
O erro mais perigoso é transformar um achado isolado em diagnóstico definitivo. Dor à percussão, radiolucidez apical ou palpação positiva só ganham valor quando convergem com a história clínica, os testes pulpares, o exame periodontal e a imagem.

A lição central
O diagnóstico periapical nunca deve partir de um dado isolado.
A percussão sozinha engana.
A palpação sozinha engana.
A radiografia sozinha engana.
A lesão apical sozinha engana.
A pergunta que deve guiar o raciocínio é simples:
O conjunto de história clínica, testes pulpares, percussão, palpação, exame periodontal e imagem aponta para a mesma origem?
Quando a resposta é sim, o tratamento fica mais previsível.
Quando a resposta é não, o caso pede prudência.
Saber diagnosticar em Endodontia não é apenas reconhecer uma lesão. É entender se aquela alteração pertence ao dente, à polpa, ao periápice, ao periodonto — ou se vem de outro território completamente diferente.
Essa distinção é a diferença entre tratar uma imagem e tratar um paciente.


Diagnóstico periapical em Endodontia
O que é diagnóstico periapical em Endodontia?
É a avaliação da condição dos tecidos ao redor do ápice radicular. Ele identifica se os tecidos apicais estão normais, inflamados, infectados, sintomáticos, assintomáticos ou associados a alterações ósseas.
Qual é a diferença entre diagnóstico pulpar e diagnóstico periapical?
O diagnóstico pulpar avalia a condição da polpa dentária. O diagnóstico periapical avalia a resposta dos tecidos ao redor do ápice. Um diagnóstico endodôntico completo deve registrar os dois.
Dor à percussão significa necrose pulpar?
Não. Dor à percussão indica sensibilização dos tecidos periodontais ou periapicais. Pode ocorrer por periodontite apical, trauma oclusal, doença periodontal, trinca, sinusite ou outras causas. A necrose precisa ser confirmada por testes pulpares e contexto clínico.
A radiografia sempre mostra lesão periapical?
Não. A periodontite apical sintomática pode existir antes de uma alteração radiográfica evidente. Por isso, sinais clínicos, sintomas e testes devem ser interpretados junto com a imagem.
Toda radiolucidez apical é lesão endodôntica?
Não. Uma radiolucidez apical pode ter origem endodôntica, periodontal, anatômica ou estar associada a outras condições. É necessário correlacionar imagem, testes pulpares, exame periodontal e história clínica.
Palpação apical positiva significa abscesso?
Não necessariamente. A palpação positiva pode indicar inflamação periapical. Para pensar em abscesso, é preciso avaliar edema, flutuação, drenagem, fístula, dor intensa ou sinais sistêmicos.
Quando a tomografia é indicada no diagnóstico periapical?
A tomografia pode ser indicada quando a radiografia não explica os sinais clínicos, quando há suspeita de fratura, reabsorção, anatomia complexa, retratamento difícil, relação com seio maxilar ou dúvida entre origem endodôntica e periodontal.
O que é periodontite apical sintomática?
É uma inflamação dolorosa dos tecidos periapicais. Geralmente causa dor ao morder, mastigar ou percutir o dente. Pode ou não apresentar alteração radiográfica evidente.
O que é periodontite apical assintomática?
É uma inflamação ou destruição dos tecidos apicais, geralmente de origem endodôntica, que aparece como alteração radiográfica, mas sem dor ou sintomas significativos.
Abscesso apical agudo sempre precisa de antibiótico?
Não. A medicação pode ser complementar, mas não substitui o controle da causa. A prioridade é controlar a infecção de origem endodôntica e estabelecer drenagem quando indicada. Antibióticos são considerados principalmente quando há sinais sistêmicos ou disseminação.
Este post faz parte da trilha Diagnóstico Endodôntico da EndoToday. Siga a sequência completa para compreender o raciocínio clínico desde a anamnese até a decisão final.
Diagnóstico endodôntico: guia completo, integrado e baseado em evidências
Trincas dentárias; - em breve
Lesões endo-periodontais - em breve
Diagnóstico Endodôntico: 10 perguntas que mais confundem a interpretação clínica
Referências:
American Association of Endodontists. Endodontic Diagnosis.
Duncan HF, Kirkevang LL, Peters OA, et al. Treatment of pulpal and apical disease: The European Society of Endodontology S3-level clinical practice guideline. International Endodontic Journal. 2023;56(S3):238–295.
American Association of Endodontists / European Society of Endodontology. Periapical Diagnoses Table. 2025.
American Association of Endodontists / European Society of Endodontology. Diagnostic Terminology Proposal Document. 2025.
Azim AA, et al. Diagnosis consensus among endodontic specialists and general practitioners: an international survey and a proposed modification to the current diagnostic terminology. 2022.
Sobre o autor

Prof. Dr. Marco Aurélio Gagliardi Borges é cirurgião-dentista, especialista, mestre e doutor em Endodontia. Professor de pós-graduação e autor da EndoToday, atua na interface entre prática clínica, ensino e produção de conteúdo técnico-científico, com foco em diagnóstico, tomada de decisão e Endodontia baseada em evidências. Seus artigos buscam traduzir a literatura científica em conteúdo aplicável, claro e clinicamente relevante para cirurgiões-dentistas em diferentes níveis de formação. Saiba mais sobre o autor: quem somos.



Comentários