Testes pulpares em endodontia: o que eles realmente dizem — e o que você pode estar interpretando errado
- Prof. Dr. Marco Aurélio Gagliardi Borges

- 13 de abr.
- 8 min de leitura
Atualizado: 24 de mai.

O que os testes de sensibilidade pulpar realmente avaliam? Como interpretar o teste de frio em Endodontia? Teste elétrico pulpar negativo significa necrose? Quando o teste pulpar pode dar falso negativo? Como fazer o diagnóstico endodôntico correto?
Você aplica o spray de frio. O paciente não responde. Já registra “necrose pulpar” no prontuário?
Se a resposta for sim, vale a pena parar por um momento. Esse pode ser um dos erros mais comuns — e mais silenciosos — da clínica endodôntica.
Os testes pulpares continuam sendo ferramentas indispensáveis no exame clínico. Eles ajudam, orientam e aumentam a precisão do raciocínio diagnóstico. Mas existe um ponto decisivo que precisa ser dito com clareza: o teste não é o diagnóstico. Ele é apenas uma parte do diagnóstico.
Um dente sem resposta ao frio não está automaticamente necrosado. Uma resposta intensa e persistente não confirma, sozinha, pulpite irreversível. E um teste elétrico positivo não prova integridade histológica da polpa. Em outras palavras: os testes informam, mas não informam tudo.
Neste artigo, você vai entender o que os testes de sensibilidade pulpar realmente medem, como interpretar frio, calor e EPT com mais maturidade clínica, em quais situações o teste pode falhar e por que o diagnóstico endodôntico correto depende de integração — e não de respostas isoladas.
Se o objetivo é fazer uma Endodontia mais precisa, menos automática e mais clínica, este é um tema que merece atenção séria.
Como usar este post
Este artigo foi escrito para ser lido de forma clínica, e não apenas informativa. A proposta não é apresentar o teste pulpar como um gesto técnico isolado, mas como parte de um raciocínio diagnóstico mais amplo. Ao longo da leitura, o ideal é observar três pontos centrais: o que o teste realmente avalia, como interpretar os diferentes padrões de resposta e em quais situações o resultado pode induzir ao erro.
Se você já atua clinicamente, este post pode funcionar como uma revisão crítica de condutas que muitas vezes se automatizam com o tempo. Se está em formação, ele pode servir como um guia para evitar um dos vícios mais comuns da prática endodôntica: transformar uma resposta isolada em diagnóstico definitivo.
A melhor forma de aproveitar este conteúdo é lê-lo em sequência e, ao final, confrontar mentalmente o que foi discutido com casos reais do consultório. Porque, em Endodontia, interpretação vale mais do que execução mecânica.
Siga a trilha completa do cluster
Este post faz parte de uma trilha construída para fortalecer o raciocínio diagnóstico em Endodontia de forma progressiva. A lógica do cluster não é apenas reunir textos sobre o mesmo tema, mas organizar uma sequência que ajude o leitor a sair da dúvida clínica e avançar para decisões mais seguras.
Ordem sugerida de leitura:
1. Diagnóstico endodôntico não é adivinhação. É integração clínica.O post-base do cluster. Apresenta a lógica central do diagnóstico endodôntico e mostra por que nenhum achado isolado deve ser tratado como soberano.
2. Dor referida em EndodontiaAprofunda um dos maiores pontos cegos do diagnóstico: a diferença entre local da dor e origem real do problema.
3. Testes pulpares em Endodontia: o que eles realmente dizem — e o que você pode estar interpretando erradoEste artigo. Mostra o que os testes realmente medem, como interpretar frio, calor e EPT e quando o resultado pode induzir ao erro.
4. Quando a tomografia realmente muda o diagnóstico em Endodontia — e quando ela só cria ilusão de precisãoAmplia a discussão diagnóstica e posiciona a CBCT no lugar correto: como recurso complementar, não como substituto da semiologia.
5. Diagnóstico endodôntico em dentes calcificados e situações inconclusivasFecha a trilha com um cenário clínico em que os testes se tornam menos previsíveis e a maturidade diagnóstica passa a ser ainda mais importante.
Essa sequência foi pensada para formar uma linha de raciocínio coerente: semiologia, interpretação, integração e decisão clínica.
Este artigo faz parte da Trilha EndoToday de Diagnóstico Endodôntico e Tomada de Decisão Clínica.
Para estudar o tema de forma sequencial, comece pelo guia completo:
Mensagem central do artigo
O teste pulpar não fecha o diagnóstico sozinho. Ele deve ser interpretado à luz da história da dor, do exame clínico, da radiografia e do contexto biológico do caso.
Em outras palavras: frio, calor e EPT não são oráculos. São ferramentas. E, na Endodontia, ferramentas só se tornam realmente úteis quando o clínico sabe o que elas mostram, o que elas não mostram e em quais situações podem falhar.
O teste não é o diagnóstico. Ele é uma peça do diagnóstico.
Os testes de sensibilidade pulpar são parte indispensável do protocolo clínico. A AAE os recomenda. As principais referências da especialidade os referenciam. E sim, eles continuam sendo úteis.
O problema não está em usá-los. O problema está em superestimá-los.
Um dente sem resposta ao frio não é automaticamente necrosado. Uma resposta intensa e persistente não garante, por si só, o diagnóstico de pulpite irreversível. E um EPT positivo não prova integridade histológica da polpa.
Os testes informam. Mas não informam tudo.
Nos quadros de dor intensa, especialmente em urgência, a interpretação do frio e do EPT precisa ser integrada ao diagnóstico pulpar e periapical antes da decisão clínica. Veja também: Diagnóstico pulpar na urgência.
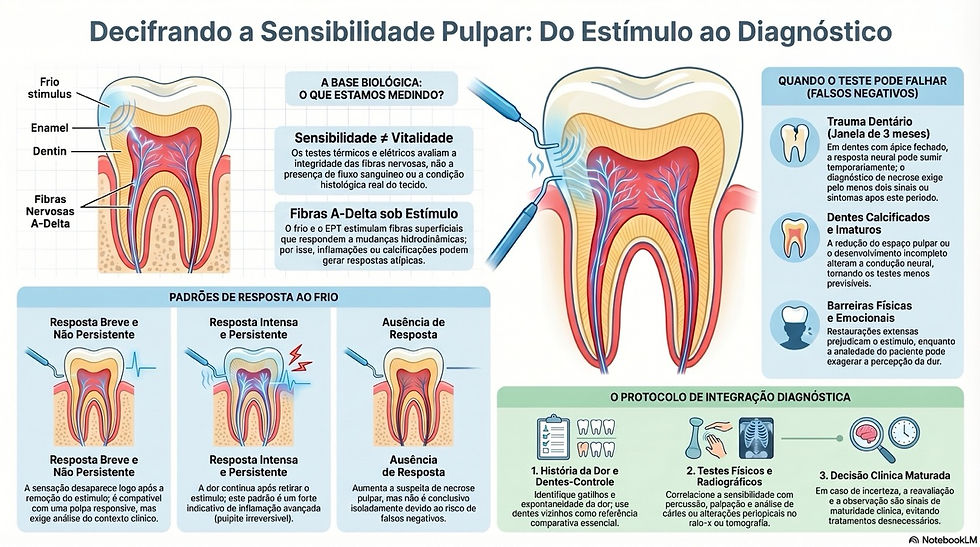
Espera — o que os testes pulpares realmente medem?
Aqui está algo que vale repetir com frequência nas discussões clínicas: os testes térmicos e o EPT são chamados de testes de sensibilidade, não de testes de vitalidade.
Eles avaliam a resposta das fibras nervosas ao estímulo. Não o fluxo sanguíneo pulpar. Não a condição histológica do tecido.
O frio e o EPT estimulam principalmente as fibras A-delta, que são superficiais e respondem a mudanças hidrodinâmicas e elétricas. Por isso dentes com inflamação avançada, trauma ou calcificações podem apresentar respostas atípicas, retardadas ou ausentes — sem que isso signifique necrose total imediatamente estabelecida.
Sensibilidade ≠ vitalidade. Esse detalhe muda muito na prática.
Então como interpretar o teste de frio corretamente?
Existem três padrões principais que orientam o raciocínio:
Resposta breve e não persistente → sensação leve que desaparece ao remover o estímulo. Compatível com polpa responsiva, sem indicação isolada de intervenção. Mas atenção: compatível não significa normal. O contexto clínico decide.
Resposta intensa e persistente → dor ao frio que continua após a retirada do estímulo. Esse padrão ganha peso para inflamação avançada. A intensidade importa — mas o que importa mais é o padrão completo: espontaneidade, duração, queixas noturnas, restaurações profundas.
Ausência de resposta → aumenta a suspeita de necrose, mas não autoriza conclusão automática. Existem muitas causas para um falso negativo.

Quando o teste mente para você
Esse é o ponto mais importante. Não basta saber executar o teste — é preciso saber quando ele falha.
Trauma dentário: após um trauma, a resposta neural pode desaparecer temporariamente. A própria AAE é clara: em dentes com ápice fechado, a ausência de resposta por até três meses pode ser sugestiva, mas o diagnóstico de necrose só deve ser firmado com pelo menos dois sinais ou sintomas.
Dentes calcificados: a redução do espaço pulpar altera a condução neural. O risco de falso negativo é alto. A integração com imagem e clínica se torna ainda mais crítica nesses casos.
Dentes jovens e imaturos: o comportamento dos testes é menos previsível. As limitações são maiores. Mais cuidado, menos conclusões precipitadas.
Restaurações extensas e coroas: a condução do estímulo pode ser prejudicada. Sem comparação com dentes-controle, o risco de erro interpretativo aumenta consideravelmente.
Variabilidade individual: o teste não mede apenas tecido. Ele mede tecido + percepção + estado emocional do paciente. Em pessoas ansiosas, os resultados podem ser exagerados ou pouco confiáveis.
O verdadeiro protocolo: integrar, não isolar
A AAE descreve o exame endodôntico como um conjunto — e não é por acaso. O diagnóstico robusto nasce da convergência de:
História da dor: início, duração, espontaneidade, gatilhos, piora noturna
Teste de frio, calor e EPT: padrão e persistência da resposta
Percussão: sensibilidade à carga vertical ou lateral
Palpação: sensibilidade em fundo de vestíbulo
Radiografia: cárie profunda, alteração periapical, espessamento do ligamento
Dentes-controle: referência essencial para evitar erro comparativo
Sem essa integração, dois erros clássicos se tornam muito mais prováveis: tratar um dente sem indicação real, ou subestimar uma inflamação avançada porque "a radiografia ainda não mostrou nada".

Os erros mais comuns na interpretação — você comete algum?
Usar apenas um teste e tratá-lo como soberano. Ignorar a história da dor. Não comparar com dentes-controle. Concluir necrose em dentes traumatizados cedo demais. Confundir ausência de resposta neural com necrose confirmada.
E talvez o mais moderno de todos: usar a tomografia como atalho para evitar o raciocínio clínico. A CBCT é valiosa — mas a própria AAE a posiciona dentro do conjunto diagnóstico, não acima dele.
Um protocolo prático para o consultório
Ouça a dor antes de testar — identifique padrão, duração, espontaneidade e gatilhos
Teste dentes-controle antes ou em paralelo ao dente suspeito
Use o frio como ponto de partida pela praticidade e bom desempenho
Use o EPT como complemento quando o frio for inconclusivo
Correlacione com percussão, palpação e radiografia — sempre
Quando o caso não fechar, reavalie. Não precipite.

Reavaliação não é fraqueza. É maturidade clínica.
O clínico inseguro decide cedo demais. O clínico experiente sabe que, em trauma, dentes imaturos, calcificações ou respostas contraditórias, a melhor conduta pode ser observar, aguardar e correlacionar.
A Endodontia reflexa — aquela que age no piloto automático — é diferente da Endodontia verdadeiramente clínica.
Para fechar:
Frio, calor e EPT não são oráculos. São ferramentas. E ferramentas só produzem bons resultados nas mãos de quem sabe interpretá-las dentro de um contexto.
O maior erro não é deixar de fazer o teste. É transformar uma resposta isolada em diagnóstico definitivo.
Diagnóstico em Endodontia não é adivinhação. É integração clínica.

Quer aprofundar o raciocínio diagnóstico em Endodontia?
No EndoToday, o diagnóstico é tratado como processo clínico integrado — não como dependência de tecnologia ou leitura superficial de testes. Explore os demais conteúdos do cluster e fortaleça seu raciocínio diagnóstico com base em semiologia, imagem e tomada de decisão.

O teste de frio é mais confiável que o EPT?
Na prática clínica, o teste de frio costuma ter excelente utilidade diagnóstica e é frequentemente o principal teste de rotina. O EPT pode ser muito útil como complemento, especialmente em casos inconclusivos.
Um dente sem resposta ao frio está necrosado?
Não necessariamente. A ausência de resposta aumenta a suspeita, mas trauma, calcificação, imaturidade radicular e outros fatores podem gerar falso negativo.
O EPT mede vitalidade pulpar?
Não diretamente. O EPT mede resposta neural ao estímulo elétrico, não fluxo sanguíneo pulpar.
Por que um dente traumatizado pode não responder ao teste e ainda não estar necrosado?
Porque após trauma a resposta neural pode ficar ausente temporariamente. Por isso, a AAE recomenda interpretar necrose pós-trauma com mais de um sinal ou sintoma.
Posso fechar diagnóstico apenas com o teste pulpar?
Não. O correto é integrar teste pulpar, história da dor, percussão, palpação e radiografia.
Este post faz parte da trilha Diagnóstico Endodôntico da EndoToday. Siga a sequência completa para compreender o raciocínio clínico desde a anamnese até a decisão final.
Continue estudando diagnóstico endodôntico
O teste pulpar não deve ser interpretado de forma isolada. Para transformar o resultado do frio, calor ou EPT em diagnóstico clínico, continue pelos conteúdos diretamente relacionados:
REFERÊNCIAS:
American Association of Endodontists. Endodontic Diagnosis.
Duncan HF et al. Treatment of pulpal and apical disease: The European Society of Endodontology (ESE) S3-level clinical practice guideline.
American Association of Endodontists. Recommended Guidelines for the Treatment of Traumatic Dental Injuries.
Mainkar A, et al. Diagnostic Accuracy of 5 Dental Pulp Tests: A Systematic Review and Meta-analysis.
Patro S, et al. Diagnostic Accuracy of Pulp Vitality Tests and Pulp Sensibility Tests.
Jespersen JJ, et al. Evaluation of dental pulp sensibility tests in a clinical setting.
Chen E, Abbott PV. Dental Pulp Testing: A Review.
Jafarzadeh H, Abbott PV. Review of pulp sensibility tests. Part I.
Igna A, et al. A Diagnostic Insight of Dental Pulp Testing Methods in Pediatric Dentistry.
Sobre o autor

Prof. Dr. Marco Aurélio Gagliardi Borges é cirurgião-dentista, especialista, mestre e doutor em Endodontia. Professor de pós-graduação e autor da EndoToday, atua na interface entre prática clínica, ensino e produção de conteúdo técnico-científico, com foco em diagnóstico, tomada de decisão e Endodontia baseada em evidências. Seus artigos buscam traduzir a literatura científica em conteúdo aplicável, claro e clinicamente relevante para cirurgiões-dentistas em diferentes níveis de formação. Saiba mais sobre o autor: quem somos.



Comentários