Dor pós-operatória em Endodontia: como prevenir, reduzir flare-up e manejar com previsibilidade
- Prof. Dr. Marco Aurélio Gagliardi Borges

- 17 de mar.
- 5 min de leitura
Atualizado: 24 de abr.

📌 Resumo Clínico: Prevenção e Manejo de Flare-up (Protocolo Endotoday)
O Maior Preditor: A dor pré-operatória intensa e o nível de ansiedade do paciente são os maiores indicadores de que haverá dor pós-operatória. O manejo começa antes mesmo da anestesia.
O que é o Flare-up: Não é apenas um "incômodo" passageiro. É a exacerbação aguda (dor severa e/ou tumefação) que ocorre mais intensamente nas primeiras 24 horas após a intervenção, exigindo uma consulta de urgência não agendada.
Prevenção Mecânica (O Controle Apical): A manutenção rigorosa da patência foraminal (evitando o acúmulo de raspas de dentina infectada no ápice) e o controle exato do comprimento de trabalho para evitar a extrusão de irrigantes são as medidas clínicas mais críticas.
Ajuste Oclusal Terapêutico: Em dentes que já apresentam periodontite apical sintomática, reduzir o contato oclusal prematuro alivia a carga sobre o ligamento periodontal já inflamado, diminuindo drasticamente a dor nos dias seguintes.
Manejo Farmacológico Preditivo: A profilaxia anti-inflamatória (como o uso de Dexametasona pré-operatória em casos selecionados) atua bloqueando a cascata da inflamação antes que ela se instale de forma agressiva. Analgésicos e AINEs são a primeira linha de defesa pós-operatória.
Dor pós-operatória é uma das principais fontes de insatisfação do paciente e de retorno não planejado ao consultório. O problema raramente é “falta de medicamento”: na maioria das vezes, a dor é consequência de variáveis técnicas(extrusão apical de detritos, irritação química/mecânica, falhas de selamento provisório, anatomia complexa, patógenos persistentes) e de uma comunicação clínica insuficiente sobre o que é esperado após o procedimento.
Este satélite entrega um protocolo reprodutível de prevenção e manejo, e fecha o cluster de urgências com foco em previsibilidade clínica.
Imersão Emergência Endodôntica (Abril/2026 • Presencial AORP Ribeirão Preto–SP) Informações no WhatsApp:
Este conteúdo integra a série “Urgências Endodônticas (HUB 2.0)”. Voltar ao HUB principal de Urgência Endodôntica.
Conceito central: dor pós-operatória não é “normal” — mas é previsível
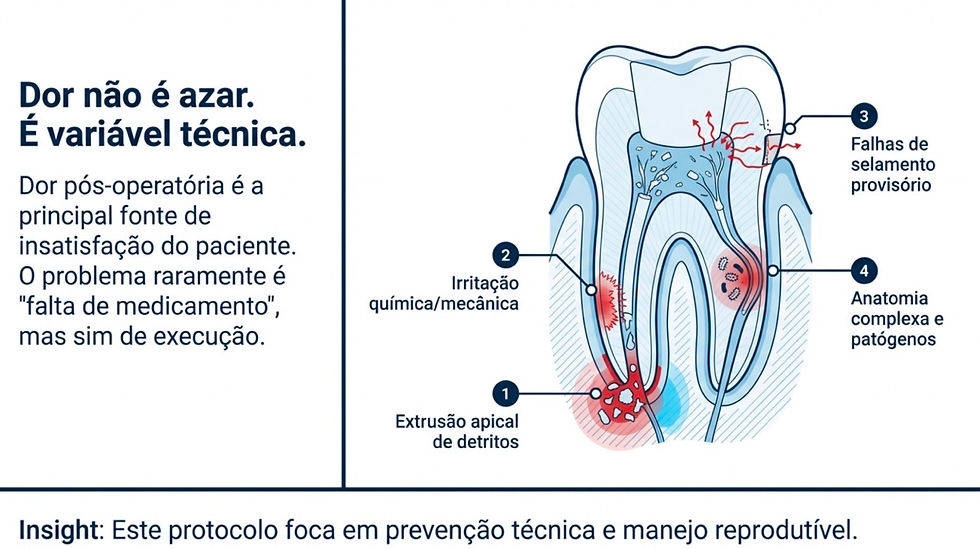
É esperado que o tecido periapical reaja a algum grau de agressão mecânica e química durante a terapia endodôntica. Entretanto, dor intensa (especialmente com edema) sugere excesso de irritação e, em alguns casos, evolução para flare-up.
Definição prática (para o consultório)
Dor pós-operatória esperada: desconforto leve a moderado, controlável, com tendência a melhora progressiva em 24–72 h.
Flare-up: exacerbação significativa de dor e/ou edema após início/continuidade do tratamento, gerando retorno de urgência.
✅ Conteúdos EndoToday para aprofundar

Algoritmo clínico em 6 passos (prevenção + manejo)
Passo 1 — Identifique o risco ANTES de instrumentar
Pacientes e situações com maior chance de dor pós-operatória/flare-up:
periodontite apical sintomática, dor pré-operatória intensa, edema prévio
necrose + infecção com maior carga microbiana
anatomia complexa (curvaturas acentuadas, canais calcificados, reabsorções)
retratamento, iatrogenias, perfurações, extrusões
dificuldade de isolamento/controle de campo
Regra prática: dor pré-operatória forte é o melhor preditor clínico de dor pós-operatória. (Não é o único, mas é o mais subestimado.)

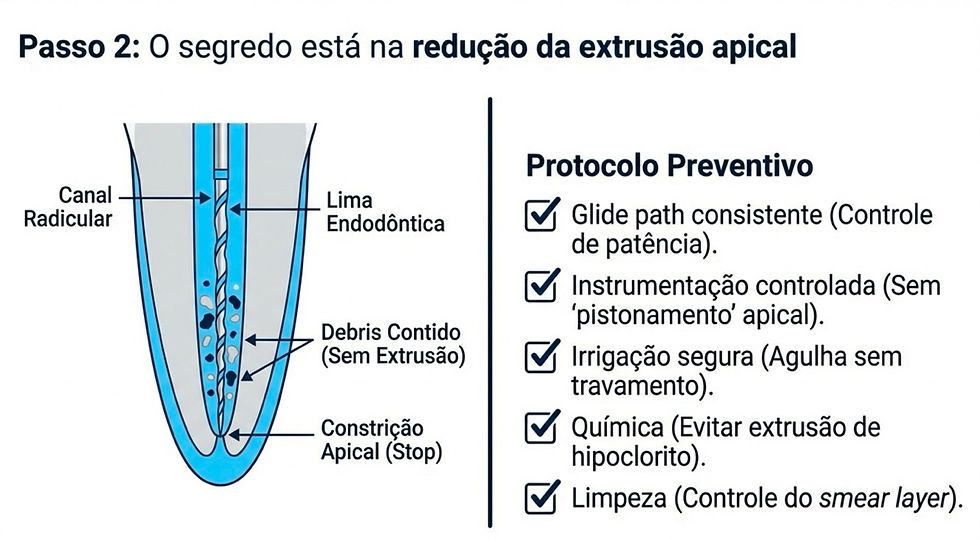
Passo 2 — Prevenção “de ouro”: reduzir extrusão apical de detritos
O principal gatilho técnico de dor e flare-up é a irritação do periápice por detritos, microrganismos e/ou irrigantes extruídos.
Checklist técnico preventivo
glide path consistente e controle de patência com critério
instrumentação com controle de comprimento e sem “pistonamento” apical
irrigação com técnica segura (agulha adequada, sem travamento, sem pressão excessiva)
evitar extrusão de medicação/irrigantes para além do forame
controle do smear layer/limpeza efetiva sem agressão desnecessária
obturação e/ou selamento provisório sem infiltração
Passo 3 — Conduta por sessão: quando parar (e por quê)
Nem todo caso deve “terminar hoje” se o custo biológico estiver alto.
Quando considerar finalizar em mais de uma sessão
supuração persistente/drenagem que não estabiliza
anatomia que aumenta risco de extrusão e iatrogenia
tempo clínico insuficiente para limpeza/selamento de qualidade
Objetivo: estabilizar o quadro com conduta segura e previsível, evitando “terminar mal feito”.

Passo 4 — Selamento provisório: o detalhe que vira urgência
Falha de selamento provisório reintroduz contaminação e aumenta dor/flare-up.
Checklist do provisório
altura adequada e resistência mecânica
vedamento marginal e ausência de infiltração
orientação ao paciente (evitar mastigar duro, retorno programado)

Passo 5 — Manejo da dor (quando já aconteceu)
A decisão deve ser baseada no padrão clínico, e não na ansiedade do paciente.
A) Dor leve a moderada (sem edema, sem febre)
orientar o curso esperado (24–72 h)
analgesia adjuvante conforme avaliação individual
reavaliação se piorar ou não regredir
B) Dor intensa (sem edema) — suspeite de irritação apical significativa
reavaliar oclusão (somente se houver contato prematuro evidente e sintomático)
reavaliar selamento, comprimento, extrusão, irritação química
considerar reintervenção se houver suspeita de fator mecânico/iatrogênico
C) Dor intensa + edema (flare-up provável)
reavaliação imediata
buscar drenagem (quando indicada) e estabilizar o foco
conduta local é prioritária; antibiótico é adjuvante apenas quando critério clínico (sinais sistêmicos/disseminação)

Referências de antibiótico (critério, não rotina):

Passo 6 — Red flags (quando não é “dor pós-operatória comum”)
Oriente o paciente a retornar/contatar imediatamente se houver:
febre, mal-estar intenso, edema progressivo
trismo importante, disfagia, dispneia
dor que piora continuamente após 48–72 h
sinais de disseminação

Quadro decisório: o que mais causa dor pós-operatória (e como corrigir)
Possível causa | Sinal típico | Correção lógica |
Extrusão apical de detritos/irritação | dor intensa no “dente alto”, percussão + | reavaliar comprimento/conduta local; evitar agressão; orientar e acompanhar |
Selamento provisório falho | dor retorna após melhora inicial | refazer provisório e reavaliar contaminação |
Iatrogenia (degrau/perfuração/extrusão) | dor desproporcional, sangramento/alterações | diagnóstico preciso e correção técnica conforme o caso |
Persistência infecciosa/supuração | edema, drenagem, dor pulsátil | reintervenção para controle local e drenagem quando indicada |
Trinca/fratura | dor à mordida, sondagem localizada | investigação e conduta específica (endo pode não resolver) |
Comunicação clínica: o “antídoto” contra retorno desnecessário
Explique de forma objetiva:
o que é esperado em 24–72 horas
qual padrão é sinal de alerta
como usar medicação adjuvante (se indicada)
quando retornar
Isso reduz ansiedade, melhora adesão e aumenta percepção de qualidade.

Leitura complementar da trilha de urgência:
Fluxograma:

Quer aplicar este protocolo com segurança em casos reais?
Imersão Emergência Endodôntica —Novembro/2026 (Presencial • AORP Ribeirão Preto–SP)

FAQ — Dor pós-operatória e flare-up
1) Dor pós-operatória é normal?
Algum desconforto pode ocorrer, mas dor intensa e progressiva sugere excesso de irritação, falha técnica, contaminação ou flare-up.
2) O melhor preditor de dor pós-operatória é o quê?
Em clínica, dor pré-operatória intensa e quadro infeccioso ativo elevam o risco.
3) Quando devo suspeitar de flare-up?
Quando há dor intensa e/ou edema após a sessão, com retorno de urgência e necessidade de reavaliação imediata.
4) Ajuste oclusal sempre ajuda?
Não. Só faz sentido quando há contato prematuro evidente e correlação com sintomas. Ajuste indiscriminado pode iatrogenizar.
5) Antibiótico resolve dor pós-operatória?
Em geral, não. Antibiótico é adjuvante apenas quando há critérios sistêmicos/disseminação. A prioridade é conduta local.AAE (PDF):




Comentários