Falha da anestesia em endodontia na urgência: causas, diagnóstico e estratégia terapêutica escalonada
- Prof. Dr. Marco Aurélio Gagliardi Borges

- 4 de mar.
- 5 min de leitura
Atualizado: 24 de abr.

📌 Resumo Clínico: Manejo da Falha Anestésica (Protocolo Endotoday)
Por que falha: A inflamação pulpar aguda altera os canais de sódio e reduz o pH tecidual (fator limitante), dificultando a difusão da base livre do anestésico para dentro do nervo.
O Erro Comum: Repetir o mesmo bloqueio mandibular várias vezes com o mesmo sal anestésico (taquifilaxia) apenas aumenta a toxicidade sem garantir o efeito profundo.
Estratégia Escalonada: Siga a ordem progressiva: 1) Bloqueio regional primário; 2) Infiltração suplementar (ex: Articaína 4% por vestibular/lingual); 3) Anestesia intraóssea ou intraligamentar; 4) Anestesia intrapulpar (último recurso sob pressão).
Controle da Ansiedade: O medo reduz o limiar de dor. Um manejo comportamental firme, aliado à técnica anestésica correta, é fundamental para o sucesso do bloqueio na urgência.
Falha anestésica em urgência endodôntica não é um “acidente”: é um evento previsível em cenários de inflamação intensa, especialmente em quadros compatíveis com pulpite irreversível sintomática. O problema é que muitos clínicos insistem em repetir a mesma técnica sem modificar o raciocínio — e acabam presos em um ciclo de dor, tempo perdido e aumento do estresse do paciente.
Imersão Emergência Endodôntica (Novembro/2026 • Presencial AORP Ribeirão Preto–SP)
Este post organiza a anestesia em urgência como um protocolo escalonado e reprodutível, integrando:
fatores biológicos (inflamação/acidose),
fatores técnicos (execução e latência),
decisão clínica (quando migrar para anestesias suplementares) e
conduta local (o que realmente reduz a dor ao final).
Por que a anestesia falha na dor intensa (o mecanismo que o clínico precisa entender)

A inflamação pulpar e periapical altera o microambiente tecidual. Em termos práticos:
pH mais baixo (acidose) aumenta a fração ionizada do anestésico local e reduz a fração base que atravessa membranas.
há maior sensibilização periférica e maior excitabilidade neural
há maior dificuldade de bloquear completamente fibras nociceptivas em tecidos inflamados
O resultado é que a anestesia “pega”, mas não sustenta analgesia suficiente para acesso e instrumentação iniciais em urgência.
✅ Leitura complementar (EndoToday — base do tema):
O erro clássico: confundir “anestesia instalada” com “analgesia para abrir o dente”
Muitos casos de falha não são falha absoluta — são falhas parciais, com perda de analgesia durante:
isolamento/grampos
acesso em dentina profunda
entrada na câmara e, principalmente, exposição pulpar em pulpite
Por isso, o manejo correto é escalonado: não é repetir dose indefinidamente.

Protocolo escalonado (em 6 passos) para urgência endodôntica

Passo 1 — Confirme o diagnóstico e o “alvo de dor”
Antes de aumentar anestésico:
cheque se é realmente dente causal (dor referida é frequente)
repita teste ao frio/dente controle, percussão, palpação e imagem conforme necessário
Diagnóstico impreciso é uma causa subestimada de “falha anestésica”.

Passo 2 — Técnica base perfeita + latência + teste objetivo (padrão)
Regras clínicas simples que evitam “pseudo-falha”:
executar a técnica com marcos anatômicos corretos
respeitar tempo de latência adequado
testar objetivamente antes de iniciar (sensibilidade em mucosa, dentina superficial, resposta do paciente)

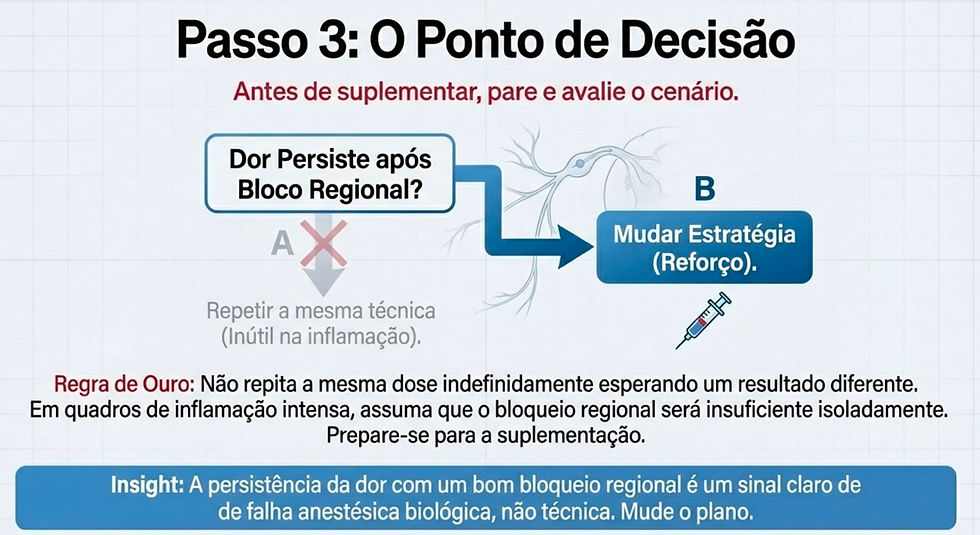
Passo 3 — Se persistir dor: não “insista”, migre para estratégia de reforço
Quando o quadro é compatível com inflamação intensa, você deve assumir que:
o bloqueio pode ser insuficiente isoladamente
você precisará de suplementação conforme o estágio do procedimento
Passo 4 — Anestesias suplementares (quando e por quê)
As suplementares devem ser vistas como ferramentas do protocolo, não como “plano B desesperado”.
Intraligamentar (PDL)
Útil para analgesia localizada e rápida, principalmente quando a anestesia base instalou parcialmente.
Intraóssea
Altamente efetiva em muitos casos de dor intensa por permitir deposição no osso esponjoso com rápida difusão.
Intrapulpar
É uma técnica de resgate, quando o acesso permite contato com tecido pulpar e analgesia depende do “efeito pressão” (aplicação correta é crucial).
A escolha depende de anatomia, disponibilidade de dispositivos e estágio do procedimento.

Passo 5 — Conduta local correta (o componente “curativo” da urgência)
Em pulpite irreversível sintomática, o que melhora a dor ao final do atendimento não é “mais anestésico”: é controle do irritante e descompressão conforme o caso (com técnica e segurança).
Mensagem-chave: anestesia controla o ato; conduta local controla a evolução.

Passo 6 — Se ainda falhar: pare e reavalie (para não iatrogenizar)
Persistência de dor pode indicar:
dente causal incorreto
trinca/fratura
dificuldade anatômica
patologia não odontogênica
erro técnico na execução
Quando a dor persiste apesar de reforços anestésicos, o problema pode não estar apenas na técnica, mas no raciocínio clínico. Revise o [diagnóstico pulpar na urgência] antes de insistir na mesma estratégia.
Depois de controlar a dor intraoperatória, o próximo desafio é reduzir o risco de dor pós-operatória e flare-up com técnica e protocolo. Leia também: Dor pós-operatória em Endodontia.

Tabela decisória rápida: o que fazer quando “não pega”
Situação clínica | O que geralmente está acontecendo | Próximo passo lógico |
Dor intensa típica de pulpite + anestesia parcial | inflamação/acidose + sensibilização | suplementar (PDL/intraóssea) + conduzir acesso com estratégia |
Dor só ao tocar dentina/câmara | analgesia insuficiente no “limiar” | suplementar e controlar passo a passo (evitar “forçar”) |
Dor persiste apesar de múltiplas tentativas | pode não ser o dente causal ou há fator estrutural (trinca) | reavaliar diagnóstico, testes, imagem e diferencial |
Dor aparece “subitamente” no acesso | exposição pulpar em polpa hiperreativa | técnica intrapulpar de resgate quando indicada |
O que NÃO fazer (pontos cegos que geram insucesso)
Repetir a mesma técnica esperando resultado diferente
Aumentar dose sem critério e sem objetivo clínico
Iniciar acesso “no sofrimento” para provar que “dá”
Ignorar que falha anestésica pode ser erro diagnóstico
Prescrever antibiótico para “ajudar anestesia” (não é mecanismo de controle de dor pulpar) — diretrizes reforçam racionalidade no uso de antibióticos em dor/edema odontogênico.

Box — Sequência de decisão (para imprimir mentalmente)
Se a dor é intensa e o quadro sugere pulpite irreversível sintomática:
técnica base + latência + teste
se insuficiente → suplementar
acesso com controle progressivo
resgate intrapulpar quando indicado
conduta local para estabilizar dor
se falhar → reavaliar diagnóstico/diferencial

Leia também:
Quer aplicar este protocolo com segurança em casos reais?
Imersão Emergência Endodôntica —Novembro/2026 (Presencial • AORP Ribeirão Preto–SP)

FAQ — Anestesia endodôntica na urgência
1) Por que a anestesia falha mais em pulpite irreversível?
Porque a inflamação intensa altera o microambiente (incluindo acidose) e aumenta a excitabilidade neural, reduzindo a previsibilidade da anestesia convencional. (endotoday.com.br)
2) Se “pegou o lábio”, posso garantir que vai anestesiar para abrir o dente?
Não necessariamente. Anestesia de tecidos moles não garante analgesia pulpar adequada em inflamação intensa.
3) Quando devo migrar para anestesia suplementar?
Quando a anestesia base foi corretamente executada, respeitou-se latência e teste objetivo, e ainda assim há dor relevante para iniciar/continuar o procedimento.
4) Intraligamentar, intraóssea e intrapulpar: qual é a “melhor”?
Depende do caso e do estágio do procedimento. Em urgência, elas são ferramentas complementares dentro de uma estratégia escalonada.
5) Antibiótico melhora dor e ajuda a anestesia “pegar”?
Em geral, não. Diretrizes reforçam que antibiótico não substitui intervenção local e não é estratégia primária para dor pulpar/edema sem sinais sistêmicos.





Comentários